Sintomi polmonari polmonari. Polmonite negli adulti
Il termine "polmonite" è un nome collettivo per un gruppo di malattie che causano l'infiammazione del tessuto polmonare.
Per ogni tipo di polmonite, i personaggi hanno le loro caratteristiche di sviluppo, i sintomi e il decorso della malattia.
Ad oggi, la polmonite è una malattia comune e, in alcuni casi, anche pericolosa per la vita umana.
Ad esempio, secondo alcune statistiche, la mortalità da polmonite è in media circa il 10% dei casi all'anno, ma la probabilità di un esito letale dipende direttamente dall'età del paziente, dal tipo di polmonite e dal momento in cui una persona ha chiesto aiuto medico.
Cause e fattori di rischio
La causa principale dello sviluppo della polmonite è l'impatto negativo sui polmoni umani di microrganismi patogeni, ovvero streptococchi, pneumococchi, stafilococchi, virus, clamidia, legionella, ecc.Nella maggior parte dei casi, batteri e virus penetrano nei polmoni da goccioline trasportate dall'aria, molto meno spesso attraverso la manipolazione medica, il sangue o la linfa. Una persona con adeguate forze protettive è in grado di contrastare con successo le infezioni. Ma nel caso dello sviluppo della malattia, si pone innanzitutto la bronchiolite.
Senza un trattamento efficace, l'infezione può penetrare nel tessuto polmonare, che causa la polmonite. Quando i polmoni sono infiammati, gli alveoli, che saturano direttamente i capillari con l'ossigeno, si riempiono di liquido, il che rende difficile o completamente blocca lo scambio di gas. Pertanto, si sviluppa ossigeno e insufficienza respiratoria.
Come già accennato, una persona sana è in grado di sopportare gli effetti di virus e infezioni. La probabilità di infezione con l'ulteriore sviluppo della polmonite aumenta nei bambini, negli anziani e nelle persone con bassa immunità.
Inoltre, possiamo identificare i fattori che predispongono allo sviluppo della polmonite, cioè i fattori di rischio, ovvero:
- ipotermia del corpo, che attiva l'attività di microrganismi patogeni;
- malattie croniche del rinofaringe;
- stati di immunodeficienza;
- malattie polmonari croniche;
- insufficienza cardiaca e difetti cardiaci acquisiti;
- malattie endocrine;
- assumere farmaci che deprimono l'immunità;
- operazioni chirurgiche e diagnostiche;
- il fumo;
- vecchiaia.
Sintomi di polmonite negli adulti
Ogni tipo di polmonite è caratterizzato da sintomi specifici, ma, tuttavia, ci sono manifestazioni cliniche comuni della malattia. In un adulto che soffre di polmonite, si osservano debolezza e affaticamento, che porta a sonnolenza permanente.Le prestazioni del paziente vengono drasticamente ridotte e non ripristinate fino a quando il trattamento non ha avuto l'effetto desiderato. È possibile disturbare il sonno a causa della cattiva salute generale, e molto spesso c'è una diminuzione dell'appetito o una completa mancanza di esso, che impedisce al paziente di recuperare l'energia spesa.
Un aumento della temperatura corporea è un sintomo comune a tutte le forme di polmonite. La temperatura è mantenuta entro 38,5-40,0 ° C, il che compromette notevolmente il benessere della persona. In questo contesto, ci possono essere sudorazione, brividi e confusione.
Praticamente dai primi giorni della malattia si sviluppa una forte tosse. Può essere secco, che è un segno di SARS, ma il più delle volte la tosse è "bagnata", cioè con una profusa separazione del verde dell'espettorato purulento o arrugginito.
La mancanza di respiro si verifica quando i polmoni iniziano a riempirsi di liquido. Una persona è ossessionata da una sensazione di "mancanza di aria", che è particolarmente evidente nei carichi quotidiani, ad esempio, quando si cammina o si sale una scala. Sullo sfondo della mancanza di aria, la rapidità della respirazione e la palpitazione possono essere aumentate.
Spesso c'è dolore al petto, che può dare nello stomaco o nella schiena.
A volte ci sono ulteriori sintomi di polmonite negli adulti, come: mal di gola, naso che cola, dolore ai reni, mal di testa, vomito, diarrea, manifestazioni di herpes, dolore ai muscoli e alle articolazioni. L'emergere di ulteriori sintomi associati o l'aggiunta di infezione secondaria sullo sfondo di una diminuzione dell'immunità umana.
Pertanto, è possibile distinguere diversi primi segni, caratteristica per la polmonite (), vale a dire:
- grave tosse;
- febbre alta;
- dolore al petto;
- mancanza di respiro.
Diagnosi di polmonite
In caso di sospetto di polmonite, è urgente una consulenza specialistica. Il medico per scopi diagnostici raccoglierà un'anamnesi della malattia e condurrà un esame, che include l'ascolto obbligatorio dei polmoni con un fonendoscopio per rantoli. Dopo questo, tenendo conto delle informazioni raccolte sulla malattia, è già possibile nominare un trattamento adeguato.Ma nella maggior parte dei casi, sono richiesti i dati di un esame del sangue generale e un esame del sangue biochimico che confermano la presenza di un processo infiammatorio e danno un'idea della condizione di una persona. Un importante valore diagnostico è la radiografia del torace, che mostra pienamente la presenza di processi patologici nei polmoni e aiuta a confermare la diagnosi di "polmonite".
In caso di un decorso grave della malattia o di mancanza di risposta al trattamento, viene eseguita una serie aggiuntiva di azioni diagnostiche, in particolare:
- tomografia computerizzata del torace;
- seminare il sangue per determinare l'agente patogeno;
- broncoscopia;
- biopsia polmonare.
Trattamento della polmonite
 Il trattamento della polmonite negli adulti significa sempre assumere antibiotici. La scelta degli antibiotici dipende dai microrganismi che hanno causato la polmonite. In caso di infezione secondaria, possono essere prescritti antibiotici aggiuntivi, tenendo conto del mantenimento della microflora del tratto gastrointestinale della terapia.
Il trattamento della polmonite negli adulti significa sempre assumere antibiotici. La scelta degli antibiotici dipende dai microrganismi che hanno causato la polmonite. In caso di infezione secondaria, possono essere prescritti antibiotici aggiuntivi, tenendo conto del mantenimento della microflora del tratto gastrointestinale della terapia. In presenza di tosse produttiva, cioè tosse con espettorato, prescrivono farmaci che diluiscono l'espettorato e aiutano l'espettorato. Se il paziente a causa di polmonite sviluppa mancanza di respiro o difficoltà a respirare, utilizzare broncodilatatori.
In aggiunta a quanto sopra, adeguato sullo sfondo della terapia antibatterica sarà la nomina di farmaci immunomodulatori che ripristineranno le difese dell'organismo. Molto spesso, la fisioterapia viene utilizzata per il trattamento dei polmoni.
Poiché la polmonite è una condizione grave per il corpo, una persona nella maggior parte dei casi richiede una terapia sintomatica, che consente di rimuovere i sintomi principali e aggiuntivi della malattia, il che facilita le condizioni del paziente. Inoltre, può essere necessario un trattamento di disintossicazione.
prospettiva
La prognosi della polmonite dipende in larga misura dall'età, dallo stato di salute del paziente, dal tempo per la ricerca di un aiuto medico, da malattie concomitanti, ecc.Ma nella maggior parte dei casi, con un trattamento efficace, la prognosi è favorevole. Sfortunatamente, a volte c'è la possibilità di sviluppare complicanze piuttosto serie sullo sfondo della polmonite.
Possibili conseguenze della polmonite non trattata
La comparsa di complicazioni è quasi sempre associata al trattamento tardivo di una persona per l'assistenza medica.Le complicanze più comuni sono:
- infiammazione della pleura;
- insufficienza respiratoria acuta;
- a causa dell'intossicazione del corpo;
- l'anemia;
- miocardite (infiammazione del muscolo cardiaco), endocardite (infiammazione dei tessuti interni del cuore);
- (infiammazione delle meningi), encefalite (infiammazione del tessuto cerebrale).
Tutte le complicazioni di cui sopra possono essere evitate con l'accesso tempestivo a un medico che prescriverà un trattamento efficace.
Misure preventive per la polmonite
Per misure preventive che ti aiuteranno a proteggerti dalla polmonite, includi:- esclusione di supercooling, che può provocare la crescita di microrganismi patogeni;
- trattamento tempestivo dei raffreddori (vedi);
- rifiuto di fumare;
- attuazione di azioni volte a rafforzare l'immunità;
- evitare il contatto con una persona malata.
Come misura preventiva, un vaccino viene utilizzato dal tipo più comune di polmonite - pneumococco. Il vaccino è obbligatorio per le persone oltre i 65 anni e per quelli con malattie croniche di cuore, polmone o immunodeficienza.
Tutti possono essere vaccinati e il momento migliore per questo è il periodo da settembre a metà novembre. Dopo questo periodo, la vaccinazione non è raccomandata, poiché vi è un'alta probabilità che l'immunità umana contro lo sfondo del periodo invernale non possa dare una normale risposta immunitaria al vaccino.
L'efficacia della vaccinazione è dimostrata dalla ricerca e dall'applicazione pratica. Pertanto, la frequenza della polmonite nelle squadre coese (lavoro, esercito, ecc.) Dopo la vaccinazione viene ridotta di 3 volte. Il vaccino protegge non solo dalla polmonite, ma anche dalla bronchite acuta e dall'otite.
Per quale dottore dovrei cercare un trattamento?
Se dopo aver letto l'articolo pensi di avere i sintomi tipici di questa malattia, allora dovrestiOgni terzo è morto. Oggi questa malattia non è così terribile: farmaci efficaci e un moderno livello di assistenza medica hanno fatto il loro lavoro. Tuttavia, i rischi di gravi complicanze sono ancora elevati.
Perché sorge?
La polmonite si sviluppa se l'infezione penetra nei polmoni: virus, batteri o protozoi.La polmonite si sviluppa a causa del fatto che l'infezione arriva nei polmoni. Questi possono essere batteri, virus o funghi.
Nel 90% dei casi, i medici diagnosticano una polmonite batterica. Tra gli agenti patogeni specifici prevalgono streptococchi, stafilococchi, pneumococchi, asta emofilica e micoplasma. Un altro 7-8% della polmonite è virale. I loro provocatori sono il virus dell'influenza, il rinoceronte o l'adenovirus. La quantità rimanente cade su infezioni fungine.
I microbi entrano nel corpo in due modi: con l'aria contaminata (a contatto con gli ammalati) o con una concentrazione infettiva che si trova nel corpo stesso. Ad esempio, gli stafilococchi possono migrare al tessuto polmonare da denti cariati e i micoplasmi vengono liberati con sangue dal tratto genitourinario.
Più suscettibili al disturbo:
- pazienti con immunità indebolita,
- gli anziani,
- i fumatori
- persone che abusano di alcol,
- lavoratori di fabbriche nocive,
- pazienti affetti da diabete mellito e polmoni, malattie del sistema cardiovascolare.
Per origine, tutte le polmoniti sono suddivise in ospedale (quelle che si presentano negli ospedali) e fuori dall'ospedale. Il primo è caratterizzato da una corrente più pesante. Secondo le statistiche, nei blocchi di terapia intensiva le probabilità di contrarre lo streptococco o lo stafilococco aumentano ogni giorno del 3%. In poche parole, dopo aver soggiornato in ospedale per circa un mese, il paziente con un'alta probabilità di guadagnare polmonite.
Le infezioni acquisite in comunità spesso si sviluppano di conseguenza, o ipotermia. Tale polmonite, di regola, ha una natura mista batterica virale. I loro principali colpevoli sono i rhinovirus e gli pneumococchi.
La lesione può colpire un piccolo focolaio polmonare (forma focale di polmonite) o una sua intera frazione, o anche due (forma croupiforme unilaterale o bilaterale). A seconda di questo, e anche del grado di aggressività dell'agente patogeno, i sintomi della malattia possono variare notevolmente. Maggiori informazioni su questo articolo in questo articolo.
Come si è manifestato?
Ci sono 4 opzioni per lo sviluppo di eventi:
- Opzione 1
Il quadro clinico della polmonite è simile a quello dell'influenza. Il paziente ha la febbre (fino a 39 gradi), debolezza, debolezza. Più tardi a questi sintomi viene aggiunto - prima a secco, poi con un espettorato piccolo. Il paziente lamenta brividi, dispnea, dolore nella parte destra o nell'intero torace. Quindi, si verifica una forma cistica della malattia, che può durare per 2-3 settimane.
- Opzione 2
Meno pronunciata è la polmonite focale. La temperatura aumenta leggermente (fino a 37-37,5 gradi). Appare subito la tosse e il respiro sibilante. Il paziente soffre di debolezza, dolore nella parte destra, mal di testa.
- Opzione 3
La malattia è quasi asintomatica. Non c'è temperatura, niente tosse. Potrebbe esserci un leggero malessere, che i pazienti spesso assumono per affaticamento. La malattia viene rilevata accidentalmente, ad esempio con una fluorografia pianificata.
- Opzione 4
Se il trattamento acuto delle forme acute o la stabilità specifica dell'agente patogeno non è corretto, la polmonite può diventare cronica. Una tale malattia svanisce, poi divampa con rinnovato vigore. Durante la calma dei pazienti, è interessata solo una tosse irritante secca. Le esacerbazioni si manifestano con febbre, tosse produttiva, dolore al petto. La forma cronica di polmonite è più comune tra i fumatori e i lavoratori nelle industrie chimiche.
diagnostica
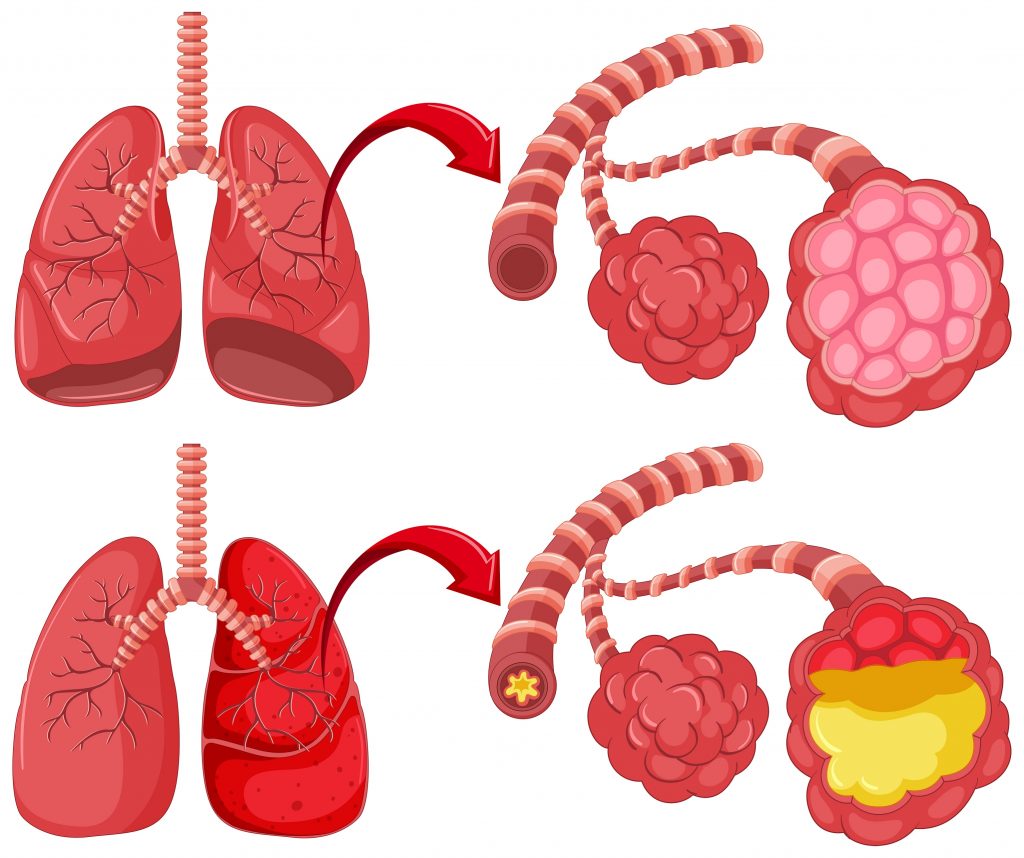 Quindi guarda alveoli e alveoli sani in polmonite.
Quindi guarda alveoli e alveoli sani in polmonite. I sospetti di polmonite si verificano nel medico durante l'ascolto dei polmoni del paziente. Se un suono bagnato ("gorgoglio") viene sentito attraverso lo stetoscopio, quindi per confermare la diagnosi il paziente viene riferito alla radiografia del torace. Inoltre, ti chiedono di fare un esame del sangue per la proteina C-reattiva. La sua concentrazione mostrerà quanta infiammazione.
È anche considerato opportuno prelevare l'espettorato per l'esame batteriologico. Tale analisi aiuterà a determinare il tipo di agente patogeno con una precisione del 100% e non commettere errori nella scelta della terapia.
trattamento
Forme pesanti di polmonite vengono curate in ospedale, i polmoni vengono curati a casa. Il paziente viene mostrato riposo a letto durante l'intero periodo della malattia.
Di agenti medicamentosi devono essere nominati. Per le infezioni ospedaliere, sono preferiti i fluorochinoloni e le cefalosporine (Ofloxacina, Cefotaxime). Con penicilline fuori dall'ospedale, macrolidi o cefalosporine (amoxicillina, azitromicina, ceftriaxone). I preparativi sono presi per via orale. Il corso del trattamento è lungo, per 10-14 giorni.
Se dopo 3 giorni i sintomi della malattia non svaniscono, l'antibiotico viene cambiato. In questo caso, l'agente è selezionato da un altro gruppo. Interrompere il trattamento al primo segno di miglioramento non significa assolutamente che valga la pena, altrimenti i batteri "denutriti" si stancheranno solo per un po 'e poi attaccheranno il corpo con nuova forza.
Nel caso di forme virali-batteriche di polmonite, vengono inoltre prescritti farmaci antivirali (Amiksin) e farmaci antimicotici (nistatina, miconazolo) per le forme fungine.
Con una tosse umida, i farmaci che migliorano lo scarico dell'espettorato (Ambroxol, ACC) sono utili.
Particolare importanza è data alla dieta. Al paziente viene chiesto di smettere di usare cibi affettati, salati e affumicati. Allo stesso tempo, è necessario un po 'più di quanto l'appetito lo consenta. La nutrizione durante il periodo di malattia dovrebbe essere ipercalorica, in modo che il corpo abbia la forza di combattere le infezioni. La dieta dovrebbe essere arricchita con frutta, cereali e piatti a base di carne.
Viene mostrata una bevanda abbondante - fino a 3 litri al giorno. Succhi di frutta, bevande alla frutta, tè alla vitamina saranno perfetti.
Dopo che la polmonite è passata, la mucosa del tratto respiratorio diventa più sottile, piccole ferite rimangono su di esso, che poi guariscono a lungo. Per accelerare il processo di recupero, il paziente è avvisato per altre 2 settimane dopo il recupero - abete, pino, abete rosso.
In questo periodo, anche la ginnastica respiratoria e la fisioterapia saranno utili:
- elettroforesi,
- impacchi di senape,
- Irradiazione UV del torace.
complicazioni
Successivamente, il trattamento di un medico minaccia di distruggere il tessuto polmonare e lo sviluppo dell'insufficienza respiratoria cronica. Questo disturbo si manifesta con mancanza di respiro, respirazione rapida, pallore della pelle e delle mucose. Il trattamento viene effettuato su base individuale (prescrivere ossigeno terapia, broncodilatatori, ecc.).
Nei casi più gravi, i batteri entrano nel flusso sanguigno, che porta allo sviluppo di un'infezione comune (sepsi). Questa condizione richiede cure mediche urgenti.
Misure preventive
Per la prevenzione del vaccino pneumococcico, che protegge dai patogeni più comuni della malattia. Dopo la somministrazione del farmaco, l'organismo per diverse settimane produce anticorpi e dà un degno rifiuto a microbi pericolosi. Una volta ogni 5 anni, la vaccinazione è altamente auspicabile per tutte le persone a rischio.
Sull'emergenza di polmonite e dei suoi segni dice al programma "Vivi sani!".
La polmonite non è così terribile, come è descritta dai professionisti medici. Ma vale la pena notare che la fase trascurata della polmonite può infliggere tremendi danni al corpo. Per evitare complicazioni, la malattia deve essere diagnosticata in tempo e passata al trattamento diretto. Di regola, il trattamento di questa malattia avviene in regime ambulatoriale.
Cause di polmonite
La parte principale delle malattie è la polmonite dovuta all'ingresso di batteri nel tratto respiratorio e una piccola parte - virus. La loro presenza è provocata da virus influenzali e altri, privi di lipoproteina batteri guscio. Solo un piccolo numero di malattie è causato dalla sconfitta delle vie respiratorie da parte di infezioni fungine. I virus della polmonite sono in grado di entrare nel corpo umano in due modi:
- goccioline trasportate per via aerea;
- con l'aiuto di un virus nascosto in precedenza acquisito.
Ci sono gruppi di persone che dovrebbero prestare molta attenzione alla salute polmonare e respiratoria in generale:
- persone che dipendono direttamente dal tabacco e dai prodotti alcolici;
- persone anziane e tutte le persone della vecchiaia;
- pazienti con immunodeficienza;
- persone con varie malattie del cuore, bronchi e polmoni;
- diabetici.
Sintomi di polmonite in diverse forme
Esistono quattro forme di polmonite:
- Polmonite cistosa I sintomi della malattia si manifestano su un piano di parità con una SARS tipica. Di regola, la temperatura del paziente non supera i 39 gradi, c'è un notevole calo di forza. Nel corso del tempo, vi è una tosse secca, quindi aumenta la quantità di espettorato. Inoltre, il paziente avverte dolore significativo in varie aree del torace, brividi e la gravità della respirazione. In generale, la malattia progredisce non più di due settimane, in rari casi, la salute del paziente ritorna normale in tre settimane.
- Polmonite focale Di norma, con questa forma di malattia, la temperatura corporea non supera i 37,5 gradi. Uno dei suoi primi segni è una forte tosse, accompagnata da abbondante flemma e raucedine. Il paziente avverte costantemente disturbi, dolore alla testa e costole a vari livelli.
- Polmonite asintomatica. I sintomi della malattia sono letteralmente assenti, il paziente non ha la febbre e la tosse. La persona sente un leggero malessere e debolezza. Di solito, questi sintomi sono cancellati per fatica al lavoro o nella vita di tutti i giorni. La malattia si aprirà per caso se una persona passa attraverso una fluorografia.
- Polmonite cronica Questa forma della malattia è il risultato di un trattamento analfabeta. È periodico, una persona può ammalarsi in qualsiasi momento dell'anno. Nella polmonite cronica, c'è una tosse in forma secca, e durante un periodo di esacerbazione, la temperatura aumenta e la tosse è accompagnata da abbondante espettorato e sensazioni dolorose nelle costole. In generale, la forma cronica di polmonite si verifica in persone che lavorano in impianti chimici e con una predilezione per i prodotti del tabacco.
Diagnosi di polmonite
Qualsiasi medico altamente qualificato può diagnosticare la comparsa di polmonite nel corpo. In primo luogo, l'operatore medico ascolterà il torace per stabilire una diagnosi accurata. In presenza di vibrazioni sonore caratteristiche, il paziente viene indirizzato alla fluorografia e passa tutti gli esami del sangue necessari per determinare il grado di infiammazione. Inoltre, i medici raccomandano di prendere dell'espettorato per uno studio dettagliato. Tale procedura è in grado di dare una risposta al 100% a tutte le domande che ti interessano. Determinerà indubbiamente il tipo di virus e aiuterà a scegliere il trattamento giusto.
Come viene trattata la polmonite?
- Il trattamento delle forme trascurate della malattia ha luogo negli ospedali e i pazienti senza complicanze sono trattati a casa. È importante condurre uno stile di vita tranquillo e non alzarsi dal letto durante l'intero trattamento.
- Per eliminare il virus dal corpo umano sono stati utilizzati gli antibiotici più forti, costituiti da potenti elementi antimicrobici. Prescrivere i farmaci per un massimo di due settimane.
- Nel caso in cui se durante due giorni il paziente non si sente migliorato, i farmaci passano ad altri, più forti. Il trattamento prescritto è estremamente importante per produrre completamente, altrimenti c'è una possibilità di una ricorrenza della malattia, in una forma più acuta.
- I prodotti medici sono prescritti a seconda della fonte di origine: un virus o un fungo.
- Insieme agli antibiotici, vengono utilizzati tutti i tipi di vitamine e preparati per mantenere l'immunità.
- A seconda del tipo di tosse, vengono prescritti vari farmaci che accelerano lo sputo dell'espettorato.
- Menù dietetico designato, che esclude tutto il cibo caldo, salato e affumicato. Rifiutarsi di mangiare non vale la pena, si dovrebbe mangiare correttamente e più del solito. Il paziente deve consumare tutti gli alimenti utili, ad esempio, frutta e verdura, cereali, carne.
- È obbligatorio assumere un liquido - almeno tre litri al giorno. Puoi consumare una varietà di succhi, bevande alla frutta, acqua minerale e tè, pieni di vitamine.
- Alla fine del trattamento dovrebbero essere eseguite procedure di riparazione con l'aiuto di un inalatore e vari oli essenziali.
Complicazioni con trattamento improprio di polmonite
Ignora la visita di un medico in ogni caso è impossibile, altrimenti può portare a conseguenze imminenti. Il paziente può avere grossi problemi con la normale assunzione di ossigeno. Questo può causare mancanza di respiro, difficoltà di respirazione e cambiamenti nel colore della pelle. In questi casi, è prescritto un trattamento più complicato.
La complicazione più pericolosa per il corpo umano è la sepsi, che può sviluppare batteri. In questo caso, è necessario comprendere che il paziente è in pericolo e l'assistenza medica di emergenza dovrebbe essere chiamata urgentemente.
L'infiammazione dei polmoni è una malattia molto grave, che in medicina viene ufficialmente chiamata polmonite. La malattia è al 4 ° posto nella mortalità dopo ictus, infarto e oncologia. La domanda più urgente oggi è che cos'è la polmonite, è possibile essere infettati da questa malattia e in quale fase? Per avere un'idea del pericolo della malattia, è necessario conoscere le cause del processo patologico e le sfumature del suo sviluppo.
Polmonite - che cos'è?
L'essenza principale della malattia è che il tessuto polmonare subisce cambiamenti patologici. Dai processi infiammatori, la funzione della respirazione e, di conseguenza, tutti gli organi e i tessuti soffre, poiché non ricevono ossigeno. L'infiammazione dei polmoni è una malattia infettiva, durante la quale un attacco di virus e microbi sugli alveoli - le particelle più piccole dell'apparato respiratorio. La polmonite può colpire una piccola area di tessuto polmonare o diffondersi a tutto il polmone. La malattia si sviluppa in una settimana e un recupero completo può richiedere diversi mesi.
Gli agenti patogeni
L'infiammazione dei polmoni procede, a seconda dell'agente causale che lo ha causato. Più spesso (fino al 50%) la patologia causa pneumococco. Questo gruppo comprende più di 100 specie di batteri. I più comuni sono il micoplasma (polmonite micoplasmatica), la legionella, la clamidia. Al secondo posto, il tessuto polmonare in frequenza colpisce l'asta emofilica, lo Staphylococcus aureus, la Klebsiella e altri microbi. Un'epidemia è causata da agenti patogeni aggressivi che si diffondono in goccioline trasportate dall'aria. Le epidemie di polmonite da pneumococco si osservano in luoghi in cui le persone sono affollate.
L'infiammazione dei polmoni è contagiosa
Prima di scoprire se la polmonite è contagiosa, è necessario capire quale motivo ha causato la malattia. Se l'infiammazione batterica dei polmoni è comparsa negli esseri umani sullo sfondo di una patologia già esistente, è improbabile che causi un'infezione in un partner che era in contatto con il paziente. Tuttavia, se i patogeni sono microrganismi atipici (clamidia, micoplasma e altri), vengono spesso trasmessi da goccioline trasportate dall'aria. Se l'immunità di un'altra persona viene abbassata, il rischio di infezione è molto alto. Per questo motivo è meglio con il paziente ridurre i contatti al minimo.
sintomi
Ciò che è polmonite, non può essere sempre compreso immediatamente, perché la sintomatologia clinica della malattia è molto diversa e la manifestazione della patologia dipende da numerosi fattori. I reclami primari del paziente sono simili ai segni di molte infezioni batteriche: debolezza, febbre, malessere, sudorazione eccessiva, temperatura corporea elevata. Poi c'è una tosse con lo scarico di escreato purulento, dolore nella cavità toracica, insufficienza respiratoria. Quando il patogeno penetra nel tessuto polmonare attraverso il flusso sanguigno, il medico rivela inoltre tali sintomi clinici:
- accorciamento del suono della percussione;
- rumore di attrito della pleura;
- rantoli umidi e finemente gorgoglianti;
- crepitio;
- respiro bronchiale indebolito;
- tremore vocale indebolito.

Cause di polmonite
La malattia può essere causata dalla polmonite in molti modi, perché ci sono molte ragioni per la polmonite. Come già indicato, in primo luogo è il batterio pneumococco. Spesso gli agenti patogeni diventano:
- microrganismi gram-positivi: streptococchi, stafilococchi;
- microrganismi gram-negativi: asta emofilica, enterobatteri, bastoncino di Friedlander, Legionella, Proteo, E. coli;
- micoplasma;
- infezioni fungine;
- infezioni virali (adenovirus, parainfluenza, influenza, herpes).
La malattia provoca non solo un agente infettivo di polmonite. Spesso, la polmonite inizia a causa di fattori non infettivi: agenti allergici, sostanze tossiche, radiazioni ionizzanti, lesioni al torace. Il gruppo di rischio comprende pazienti con:
- bronchite cronica;
- insufficienza cardiaca congestizia;
- malformazioni congenite dei polmoni;
- infezioni croniche rinofaringee;
- stati di immunodeficienza severa.
Che pericoloso
Che cosa è la polmonite, hanno già capito. Tuttavia, non tutti i pazienti trattano il trattamento con la dovuta attenzione, perché non sanno cosa sia pericoloso per la polmonite. Prima dell'invenzione degli antibiotici, la malattia era mortale. Ad oggi, la malattia si conclude con un esito letale nel 5% dei casi. Particolarmente pericolosa è la polmonite per bambini e pazienti anziani, poiché la loro immunità è indebolita. Immediatamente dopo la sconfitta dei bronchi e dei polmoni, il metabolismo dell'ossigeno è compromesso. Le conseguenze per i pazienti adulti possono essere le seguenti:
- insufficienza respiratoria;
- asma bronchiale;
- insufficienza cardiaca;
- fibrosi o ascesso polmonare.
In gravidanza
La polmonite dell'eziologia virale è pericolosa sia per la madre che per il bambino. Il problema è che nelle prime fasi dei sintomi delle lesioni alveolari sono simili alle manifestazioni cliniche del comune raffreddore, quindi le donne non vanno dai medici, cercando di guarire se stessi. Questo comportamento aumenta solo la gravità della patologia. Se la polmonite da aspirazione è stata rilevata in tempo, allora la prognosi è favorevole. Se il trattamento domiciliare ha portato all'attaccamento di un'infezione secondaria o ad una complicanza purulenta, il rischio di gravi conseguenze è elevato. L'infiammazione dei polmoni durante la gravidanza può portare a:
- miocardite, endocardite;
- shock tossico-infettivo;
- sepsi;
- insufficienza respiratoria;
- sindrome broncocervuttivo;
- pleurite essudativa;
- edema, ascesso, cancrena dei polmoni.
Durante l'infanzia
Tra i bambini, i neonati e gli scolari hanno maggiori probabilità di contrarre polmonite. Con un trattamento prematuro della patologia, le conseguenze per l'organismo del bambino possono essere molto diverse: pleurite, polmonite distruttiva, insufficienza cardiopolmonare. Se viene eseguita una terapia adeguata, non dovrebbero esserci conseguenze e complicanze e la prognosi della malattia è nella maggior parte dei casi positiva.
classificazione
A seconda della gravità della malattia e dei sintomi caratteristici, esistono diversi tipi di polmonite:
- Tipico. La causa principale è l'infiammazione infettiva focale.
- Patogeno atipico. Causa un intero gruppo di malattie, la cui sintomatologia differisce in ciascun caso. Con uno sviluppo progressivo, potrebbe esserci un'infiammazione condivisa. Alla radiografia questo tipo di infiammazione non è chiara, quindi è considerato molto insidioso.
- Vista stagnante Caratterizzato dalla presenza di ristagni nei bronchi. L'accumulo di espettorato provoca lo sviluppo di microbi patogeni, che provocano prima malattie virali respiratorie e quindi un'infezione cronica (polmonite da clamidia).
- Attacco di masse aliene. Più spesso parliamo di piccoli oggetti o particelle di cibo che causano danni alla mucosa.
Fasi di
Con lo sviluppo della polmonite virale, i medici distinguono diverse fasi della malattia:
- Fase della marea. La durata è di circa 80 ore. Caratterizzato da un forte flusso di sangue nei polmoni con il rilascio di essudato. C'è un rigonfiamento dell'organo, che porta alla sua infiammazione.
- Stage di cura del rosso. La durata non è superiore a 70 ore. Il tessuto polmonare si ispessisce, aumenta il volume, la concentrazione di eritrociti aumenta nell'essudato.
- Il palcoscenico della cura del grigio. L'essudato scompare erythrocytes, aumenta il contenuto di leucociti. Ciò porta al fatto che il tessuto polmonare diventa una tonalità grigia. Il periodo può durare una settimana.
- La fase di risoluzione. Esiste un riassorbimento della fibrina, decadimento dei leucociti, a seguito del quale il polmone assume un aspetto sano. La durata del recupero è di 10-12 giorni.
diagnostica
Per confermare la possibile patologia dei polmoni, vengono utilizzati metodi diagnostici di laboratorio e strumentali. Il metodo principale è una radiografia nella proiezione diretta e laterale. Per una definizione più precisa del focus dell'infiammazione (specialmente con la polmonite segmentaria), ulteriori:
- tomografia computerizzata;
- elettrocardiografia;
- fibrobroncoscopia;
- biopsia polmonare (con polmonite interstiziale);
- esame della funzione della respirazione esterna (se si osserva mancanza di respiro).
Gli esami di laboratorio comprendono un esame del sangue generale, esame dell'espettorato e batterioscopia. Nella malattia grave con lesioni caratteristiche dei polmoni, il sangue viene prelevato dalla vena per determinare l'agente patogeno. Se la patologia è accompagnata da sintomi dell'influenza, viene eseguito un esame del sangue per gli anticorpi anti-virus. In caso di polmoniti focali gravi, è necessario un esame completo dei gas ematici per avviare tempestivamente la ventilazione polmonare artificiale.
auscultazione
La diagnosi di polmonite cronica coinvolge l'auscultazione. Il medico ascolta attentamente i polmoni, prestando particolare attenzione alla respirazione del paziente. Sintomi auscultivi:
- Rantoli bagnati e fini. Ascoltato nel respiro alla massima velocità dell'aria. Un sintomo si verifica quando si forma un essudato viscoso nei bronchi, costituito da vescicole che, scoppiando attraverso il flusso d'aria, scoppiano ed emettono un suono caratteristico.
- Crepitus. Processo patologico negli alveoli, che si verifica quando si bagnano le pareti con un segreto viscoso. Questo porta a un merluzzo udibile quando inalato. Quando il paziente cerca di schiarirsi la gola, la crepitazione non scompare, il che la distingue dal respiro sibilante.
trattamento
Le azioni terapeutiche sono mirate alla soppressione dell'infezione batterica acuta, al ripristino della resistenza polmonare, all'eliminazione dell'intossicazione prolungata. Il trattamento principale per la polmonite è la somministrazione di farmaci antibatterici. Non prescrivere antibiotici se la malattia è causata da virus. In questo caso, il trattamento viene effettuato con farmaci anti-infiammatori e antivirali. La presenza di una polmonite da funghi in un paziente richiede l'uso di medicinali antifungini. Per accelerare il recupero del paziente, i medici nominano inoltre:
- terapia fisica;
- massaggio;
- procedure fisiologiche.
preparativi
Nella grande maggioranza, la polmonite viene trattata con antibiotici. Gli agenti antibatterici includono penicilline. Il loro meccanismo d'azione mira a sopprimere la biosintesi della membrana cellulare, che protegge la cellula dallo spazio circostante. A questo gruppo di antibiotici ci sono:
- Novotsillin. La forma di rilascio è fiale per iniezione intramuscolare. In media, 1 milione di unità sono prescritte 4 volte al giorno.
- Oxacillin. Prodotto da 0,25 g, 0,5 g in flaconcini, capsule e compresse. Si applica ogni 4-5 ore. La dose giornaliera media è di 6 g.
- Nafcillin. Assegnare per via endovenosa o intramuscolare ogni 4-6 ore. La dose giornaliera è da 6 a 12 g.
Il corso può essere da 3 giorni a diverse settimane, a seconda della gravità della malattia. Con la polmonite acquisita in ospedale in un ospedale, viene utilizzato un regime combinato di trattamento antibiotico per eliminare il rischio di un'epidemia. All'infiammazione ospedaliera dei polmoni, in particolare con l'infezione da stafilococco, vengono prescritti i seguenti farmaci antibatterici:
- cefalosporine 3-4 generazioni;
- carbapenemi;
- fluorochinoloni;
- eritromicina;
- aminoglicosidi.
Rimedi popolari
Ci sono consigli per trattare la patologia con metodi popolari. Questo è pericoloso, soprattutto in un contesto di malattia cronica, dal momento che può portare alla morte, quindi tutte le misure terapeutiche devono essere discusse con il medico. C'è una fitoterapia che aiuta con la tosse secca e riduce la comparsa di espettorato. Una delle ricette più efficaci è la collezione di fiori di calendula, erba di San Giovanni e camomilla. Per preparare il brodo deve essere mescolato per 1 cucchiaino. di ogni componente, versare 2 tazze di acqua bollente, quindi 2 ore per insistere. Assumere 3 volte al giorno per 0, 3 tazze fino a quando la condizione migliora.
Complicazioni di polmonite
In generale, tutte le complicazioni polmonari sono associate ad un trattamento inadeguato. Lo scenario peggiore è un risultato letale su uno sfondo di effusioni pleuriche, quando l'eccesso di fluido penetra nello spazio. Esiste il rischio di trasferimento di infezione ai tessuti e agli organi circostanti, causando un processo patologico al loro interno. Può essere il cuore, il cervello, le arterie polmonari.

Come non ottenere la polmonite da un paziente
Per non prendere un'infezione, dovresti sapere cos'è la polmonite e come evitare l'infezione. Per ridurre il rischio di malattia, è necessario osservare diverse regole che aumenteranno l'immunità complessiva del corpo:
- tempo di trattare le infezioni virali;
- non raffreddare eccessivamente;
- fare ogni anno un vaccino antinfluenzale;
- abbandonare cattive abitudini.
prevenzione
Il consiglio principale che può essere dato per la prevenzione della polmonite è quello di consultare un medico quando compaiono i primi sintomi di un raffreddore. Le persone che soffrono di malattie broncopolmonari croniche per non essere infettate devono essere vaccinate con PNEUMO-23. Inoltre, le raccomandazioni di base includono:
- mantenere un atteggiamento positivo;
- stile di vita attivo;
- cibo vario
video
Le informazioni presentate in questo articolo sono solo a scopo informativo. I materiali dell'articolo non richiedono un trattamento indipendente. Solo un medico qualificato può diagnosticare e dare consigli sul trattamento in base alle caratteristiche individuali del singolo paziente.