Уменьшение келоидных рубцов. Косметические процедуры против рубцов. Лечение коллоидных рубцов народными методами
Келоидный рубец – одно из самых неприятных последствия кожных повреждений. Эта разновидность шрама возникает через 6-12 месяцев после заживления раны. Образованию рубцов подвержены люди всех возрастов, однако чаще всего они встречаются в возрастной категории 10-30 лет. Рубцы келоидного типа растут в течение 2-х лет, после чего стабилизируются. Образования доставляют эстетическое неудобство, а в некоторых случаях могут малигнизироваться, превращаясь в злокачественную опухоль.
Что такое келоидный рубец?
Келоид – особый вид рубца, состоящий из незрелой соединительной ткани. Под микроскопом он выглядит, как удлиненные и извитые пучки коллагена. Рубцовая ткань имеет свойство разрастаться, затрагивая здоровую кожу. Наиболее подвержены образованию келоидных рубцов кожные покровы лица, мочек ушей, грудной клетки.
Формирование рубца начинается с появления тонкой пленки плоского эпителия. Спустя 10 дней он грубеет и уплотняется, приобретает синеватую окраску. Еще через 2,5 недели келоид набухает, начинает выступать над поверхностью кожи на 3-10 мм, покрывается плотными бляшками. Рост новообразования может продолжаться на протяжении 1,5-2 лет, после чего он останавливается.
Причины и случаи возникновения
Причины развития келоидов на сегодняшний день не установлены. Известно, что формирование рубца этого типа может происходить как при тяжелых обширных повреждениях, так и при мелких, практически незаметных травмах вроде укуса насекомого. Нередко келоиды формируются на месте травматической ампутации родинок. Связь с тяжестью и размерами повреждения у келоидных образований отсутствует.
Известно, что разрастание рубца по келоидному типу чаще происходит в следующих случаях:
- ожоги;
- заживление раны вторичным натяжением;
- наследственная предрасположенность;
- пубертатный период;
- беременность;
- сильная пигментация кожных покровов;
- наличие травм в местах наиболее частого появления келоидов (мочки ушей, лицо, грудь).
Помимо вышесказанного, существует мнение специалистов, свидетельствующее о связи келоидов с имеющимся иммунодефицитом (в том числе ВИЧ) и гормональными сбоями в организме пациента.
На заметку: келоиды могут достигать очень больших размеров. В истории медицины отмечены случаи, когда рубец занимал почти всю поверхность лица или груди больного. Такие новообразования причиняют не только эстетические, но и физические неудобства и требуют обязательного лечения.
Келоидный рубец появился после удаления родинки. Что делать?
Удаленные родинки – один из факторов риска неконтролируемого разрастания соединительной ткани и формирования келоида. Появление рубца не является критической ситуацией, однако, требует внимания специалиста. Не секрет, что лечение болезней на начальной стадии их развития проходит проще, с меньшими затратами как со стороны пациента, так и со стороны медицинского учреждения. Поэтому при появлении первых признаков келоидного рубца рекомендуется обратиться к специалисту – дерматовенерологу.
Следует помнить, что родинка – фактор риска не только по келоидным рубцам, но и по базальноклеточному инфильтрирующему раку кожи. Это является еще одним доводом в пользу посещения врача и отказа от попыток самостоятельного лечения. Отличить одно заболевание от другого без специального обследования практически невозможно. Для этого необходимо, чтобы врач взял биопсию (соскоб клеток новообразования) и отправил ее на гистологическое исследование.
Классификация коллоидных рубцов
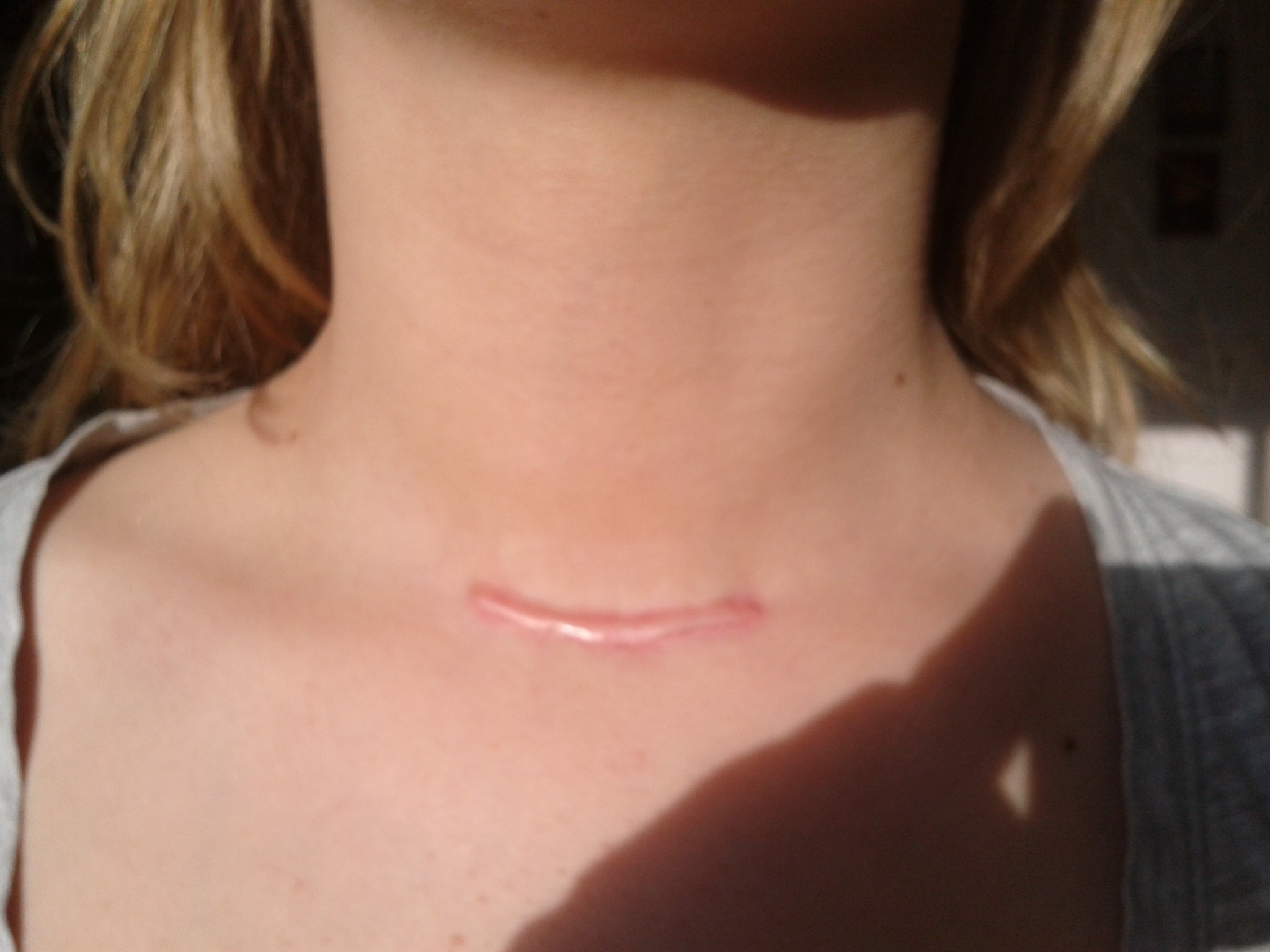
Классификация келоидов производится по времени их существования и стадии развития.
По времени существования различают:
- молодые келоиды – возраст менее 5 лет, продолжающийся рост, цвет синеватый или фиолетовый.
- старые келоиды – возраст более 5 лет, рост не продолжается, рубец выглядит морщинистым, иногда бледным.
По стадии развития келоидные рубцы бывают:
- эпителизированные;
- набухшие;
- уплотненные.
Независимо от стадии развития и времени существования, рубцы рассматриваемого типа не исчезают и не уменьшаются в размерах. При этом в большинстве случаев они могут существовать на протяжении многих лет, не причиняя заметных физических неудобств пациенту.
Симптомы келоидных рубцов
Симптомы келоидных рубцов достаточно специфичны, чтобы с определенной степенью вероятности распознать эту патологию без вмешательства специалиста. Келоид характеризуется выходом за пределы раны, чего не отмечается при других разновидностях рубцовых изменений. Помимо этого, рубец возвышается над уровнем кожи на несколько миллиметров, имеет багровый или синюшный цвет. На начальных стадиях формирования может иметь розовые оттенки.
Субъективно пациент испытывает такие ощущения, как боль в зоне формирования рубца, чувство стягивания кожи, парестезии. Может присутствовать жжение, зуд, повышенная чувствительность тканей новообразования к тактильному и термическому воздействию.
Окончательная диагностика келоида осуществляется только после лабораторного обследования тканей рубца. При этом в пробе определяется высокое, в 6-8 раз большее, чем в гипертрофических рубцах, количество коллагена. Волокна извитые, соединительная ткань незрелая. В отличие от келоида, разрастание соединительной ткани при раке происходит в форме тяжей, разделяющих опухоль на своеобразные дольки. При этом в центре новообразования обычно присутствует изъязвление. Для рубцов келоидного типа образование язв нехарактерно.
Еще одним заболеванием, внешне напоминающим келоид, является дерматофиброма – доброкачественная внутрикожная опухоль. Ее основным отличием от келоида является то, что она образуется на участках неповрежденной кожи. При гистологии в биоматериале отмечают наличие фибробластов и фиброцитов, имеющих ядра крупного размера, а также вкрапления липидов и железа. Ткани келоида такими особенностями не обладают.
Лечение рубцов келоидного типа
Лечение келоидных рубцов может осуществляться несколькими методами, выбор которых зависит от возраста, распространенности новообразования, а также его чувствительности к способам химического воздействия.
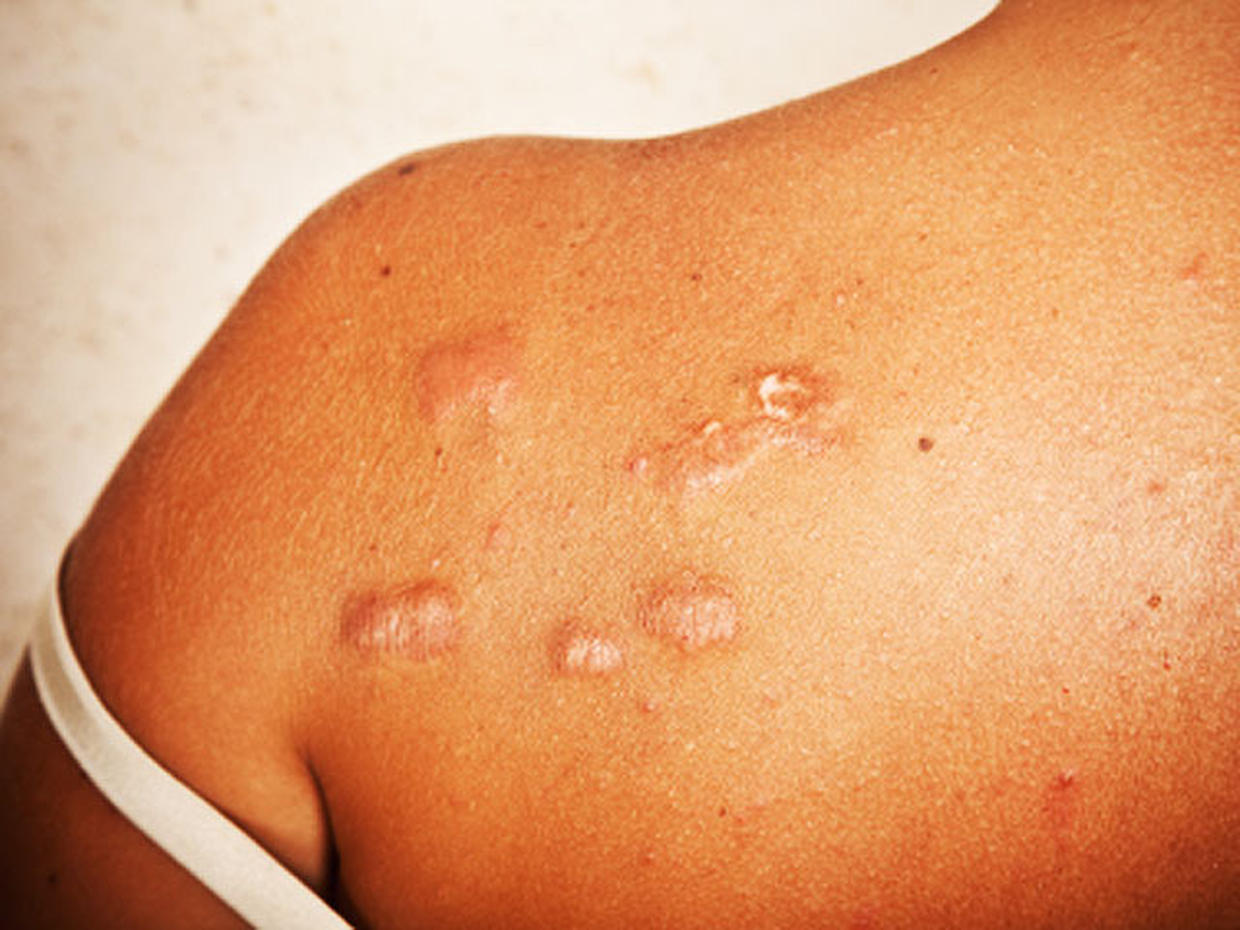
Для избавления пациента от мешающего шрама применяют следующие методики терапии:
- фармакологическое воздействие;
- лазерная шлифовка;
- гели и мази;
- криодеструкция;
- физиотерапия;
- хирургическое иссечение;
- прессотерапия;
- инъекции кортикостероидов.
Медикаментозное лечение
Терапия келоидов с использованием медикаментозных средств воздействия направлена не на полное удаление рубца, а на остановку его роста и уменьшения визуализации. Основным веществом, отвечающим за плотность новообразования, является гиалуроновая кислота. Поэтому в основе лечения лежат препараты, способные расщеплять ее и делать рубец менее плотным, ярким и заметным. Для расщепления гиалуроновой кислоты обычно используются ферментные средства (лидаза, родидаза), которые вводят непосредственно в область патологии, курсом от 5 до 20 инъекций. Этот способ лечения наиболее эффективен в отношении молодых келоидных рубцов.
Купировать разрастание соединительной ткани порой удается и путем применения интерферона. Препарат усиливает местный иммунитет, что приводит к подавлению роста рубца за счет механизмов иммунной защиты. В течение первых двух недель лекарство вводят в рубец ежедневно, после 1 раз в неделю на протяжении трех месяцев. Чтобы ускорить заживление при инфицировании рубца могут быть назначены антибактериальные средства.
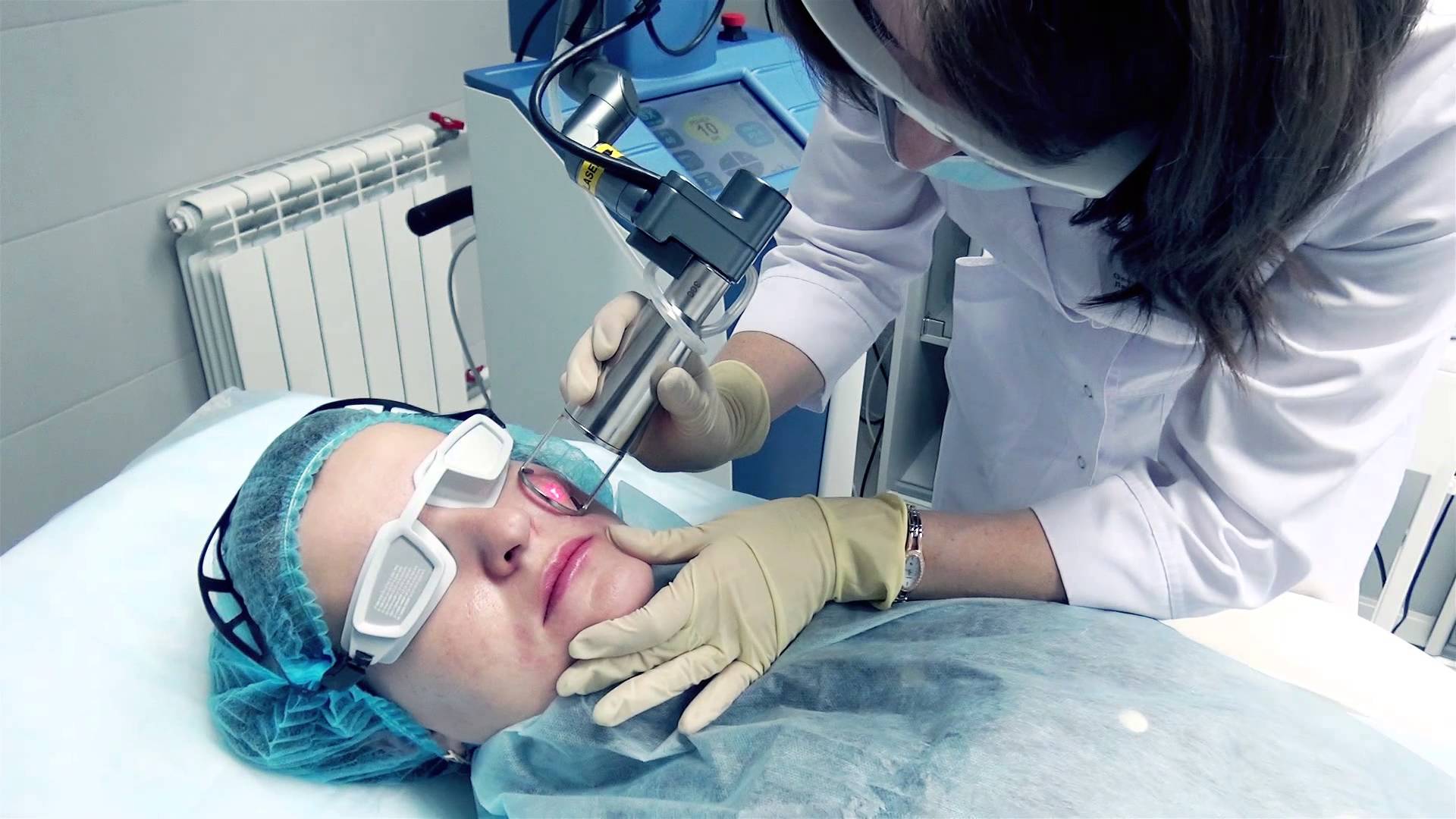
Лазерная шлифовка
Лазерная шлифовка келоидных рубцов является практически безболезненным и безопасным методом воздействия на новообразование. Суть процедуры заключается в послойном испарении тканей рубца с помощью лазерного луча. На практике чаще всего используется эрбиевый и неодимовый лазер. Первый воздействует исключительно на поверхностные слои рубца, второй способен проникать на глубину до 8 мм, осуществляя глубокое действие.
С помощью лазера можно сделать рубец практически незаметным, однако полностью он не устраняется. Для достижения результата достаточно проведение нескольких (3-5) процедур. Недостатком способа является его относительно высокая стоимость. Например, 3 процедуры по удалению рубца на лбу обойдутся в 18 тысяч рублей, на подбородке – 12 тысяч рублей.
Гели и мази от келоидных рубцов
С помощью гелей и мазей можно добиться размягчения и осветления рубца. Применение этих лекарственных форм безболезненно и комфортно для пациента. Лечение занимает достаточно много времени. Порой на курс уходит около полугода.
К числу препаратов для терапии келоидов относят:
- Контрактубекс тормозит развитие рубца, способствует уменьшению его размеров. Применять гель следует по 3 раза в сутки, втирая его в ткани рубца. Курс терапии составляет 1-2 месяца.
- Келофибраза – специализированный препарат для лечения келоидов. Наносится 2 раза в день тонким слоем, после чего растирается до полного всасывания массажными движениями. Курс лечения – до достижения приемлемого результата (обычно около месяца).
- Дерматикс наносится на чистую сухую кожу тонким слоем. После этого препарату дают высохнуть в течение 5 минут. Втирать средство не требуется. В сутки процедуру проводят 2 раза. Курс лечения – 2 месяца.
Терапия с помощью кремов и мазей в качестве самостоятельного метода лечения не всегда оказывается эффективной. В большинстве случаев местное нанесение лекарств сочетают с другими методиками лечения. Также крема применяют для профилактики рецидивов после оперативного удаления келоида.
Криодеструкция
Криодеструкция – метод, в основе которого лежит низкотемпературное воздействие на рубец. Жидкий азот, который используется в качестве хладагента, замораживает ткани келоида, богатые водой, нарушая при этом его структуру. В большинстве случаев криодеструкция применяется в сочетании с СВЧ-терапией, дестабилизирующей остатки жидкости в тканях и делающей воздействие холода более эффективным.
Удаление рубцов путем замораживания протекает практически безболезненно, однако для повышения комфорта пациента может применяться местная анестезия. Для достижения наилучших результатов врач назначает 2-3 процедуры. При наличии келоида небольших размеров может быть достаточно и одного посещения клиники.
Физиотерапия
Физиотерапевтическое воздействие на келоиды представляет собой разновидность медикаментозной терапии. Как правило, пациентам назначают электроферез, с помощью которого в глубину тканей рубца вводятся лекарственные препараты (гормоны, лидаза, коллагеназа). Такой способ введения является предпочтительным относительно инъекций, так как не причиняет дискомфорта пациенту и позволяет равномерно распределить препарат по всем тканям новообразования.
Хирургическое иссечение
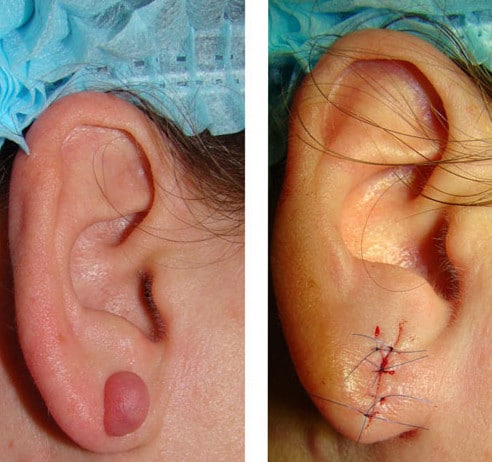
Хирургическое иссечение является одним из самых старых, однако, не слишком эффективных методик борьбы с келоидами. Суть метода заключается в механическом удалении измененных тканей с последующим ушиванием раны. На месте келоида остается тонкий, малозаметный шрам, который легче скорректировать фармакологическими методами. Недостатком хирургического способа удаления является высокий риск рецидивирования болезни.
Мелкие келоиды удаляются амбулаторно, под местной анестезией. Массивные разрастания соединительной ткани могут потребовать введения больного в общий наркоз и госпитализации на несколько дней. В сочетании с хирургическим удалением применяют методики компрессионного воздействия на прооперированный участок.
Прессотерапия
Суть прессотерапии заключается в сдавливании участка, на котором формируется келоид, с пережатием кровоснабжающей его капиллярной сети. На фоне локальной ишемии снижается синтез коллагена и соединительной ткани, рост рубца замедляется, или прекращается полностью. Для создания компрессии применяют эластические бинты.
Прессотерапия используется преимущественно как вспомогательный метод лечения. Срок компрессии составляет 1-2 года, с периодическими ослаблениями и снятиями бинта на короткий срок. Давление на пораженный участок не должно превышать 20-25 мм ртутного столба.
Инъекции кортикостероидов против рубцов
Кортикостероиды обладают выраженным противовоспалительным воздействием. Поэтому их используют для лечения молодых келоидных рубцов, рост которых сопровождается воспалительным процессом в тканях. Как правило, для введения препаратов применяют электроферез или традиционный метод инъекций с помощью тонкой иглы. Для достижения лечебного эффекта требуется 10-15 процедур, которые проводятся через день. В качестве лечебного средства применяют дексаметазон или преднизолон. Дозировка зависит от размеров рубца и может варьироваться в очень широких пределах.
Средства народной медицины
Как избавиться от келоидных рубцов в домашних условиях? Борьба с келоидами может осуществляться с помощью средств народной медицины.
Наиболее популярными являются следующие рецепты:
- Яблочный уксус. Поверхность рубца обрабатывают яблочным уксусом, после чего втирают вещество в ткани. Процедуру следует повторять ежедневно, 2 раза в день, на протяжении 3-4 недель. Уксус позволяет обесцветить рубец и сделать его менее заметным.
- Аспирин. 4 таблетки аспирина следует измельчить и залить таким количеством воды, чтобы получилась густая белая паста. Состав наносят на поверхность келоида и слегка втирают в кожу. После высыхания пасты ее следует смыть проточной водой. Курс лечения составляет 1 месяц, кратность процедуры – 2 раза в сутки.
- Лимонный сок. Вещество наносят на келоид, после чего растирают и оставляют на 30 минут. По истечении срока процедуры состав следует смыть. Лечение проводят дважды в сутки на протяжении 2-3 месяцев.

Народные средства лечения келоидов обычно не приводят к полному их исчезновению, однако делают рубец мягким и менее заметным. Мелкие новообразования могут немного уменьшиться в размерах. Самостоятельное начало лечения препаратами народной медицины недопустимо. Сначала следует посетить врача, убедиться, что рубец представляет собой именно келоид, а не другие, более опасные болезни кожи.
Келоидные рубцы – серьезная косметическая проблема, которая способна заметно понизить качество жизни человека. Это в особенности касается молодых пациентов. Современные технологии позволяют достаточно быстро и безболезненно справляться с этим заболеванием. Необходимо своевременно обратиться к врачу, который сможет назначить правильную высокоэффективную терапию. Самостоятельное лечение келоидов может привести к усугублению ситуации.
Название келоид происходит от греческого слова keleis - опухоль и eidos -вид, сходство. Келоиды делятся на две группы - истинные или самопроизвольные и рубцовые или ложные. Самопроизвольные келоиды или, так называемая келоидная болезнь - заболевание, проявляющееся образованием на коже келоидов вне связи с травмой или воспалением. Иногда они появляются на месте ушибов или в местах давления. Это крайне редкое заболевание, этиология которого до сих пор не установлена. М.М.Желтаков (1957) называл такие келоиды первичными (возникшими без травмы), А.А.Студницин (1968) - спонтанными келоидами. Есть сообщения в литературе, которые говорят в одних случаях об аутосомно доминатной, в других - об аутосомно рецессивной наследственной патологии келоидной болезни. Склонность к келоидообразованию связывают также с иммунной патологией, наследственной предрасположенностью, этническими факторами, возрастом, эндокринопатиями и нарушением регуляционных функций ЦНС. Описаны также синдромы, ассоциированные с келоидами (Rubinstein-Taybi, Goeminne). Отмечают также большой процент среди пациентов с келоидными рубцами представителей темнокожих рас (жителей Южной Америки, Индии, Карибских островов) и др.
Пациентка К. А. 25 лет. Обратилась с жалобами на появление на коже без видимой причины твердых образований розово-красного цвета. Со слов больной первое образование появилось на месте элемента акне около 5 лет назад. В дальнейшем образования появлялись либо на месте воспалительных элементов, либо на совершенно здоровой коже.
В анамнезе акне легкой степени; дисменорея, перешедшая в аменорею. Аутоиммунный тиреоидит, эутиреоидная стадия. Уровень половых гармонов в пределах нормы.
Была попытка хирургического удаления келоидного образования, на месте которого вырос келоид в несколько раз больше предыдущего. Второй келоид был взят для гистологического исследования в онкологическом институте. После заживления рубца вновь образовался значительно больший келоидный рубец. Пациентке было назначено лабораторное обследование, консультация эндокринолога, гинеколога. На повторный прием она вернулась через год. Клиническая картина рубцов за это время значительно ухудшилась. Все рубцы увеличились по площади.
Диагноз: Келоидная болезнь
Чаще всего специалисты сталкиваются со второй группой келоидов, или с келоидными рубцами.
Что же такое келоидный рубец? Почему в одном случае наступает быстрое заживление раны с образованием гладкого и тонкого рубца, а в других случаях происходит бесконтрольное разрастание грубой соединительной ткани, образующей патологический рубец? Почему, несмотря на многочисленные современные исследования, острота проблемы келоидных рубцов не уменьшается, а наоборот нарастает. Это видно по возросшей обращаемости пациентов к врачам с келоидными рубцами, по количеству келоидных осложнений после хирургических вмешательств.
Симптомы келоидных рубцов
Клиника келоидных рубцов отличается разнообразием проявлений келоидного роста. Общий вид рубцов зависит от площади травмы, локализации, вида первоначальной травмы, сроков существования, возраста пациентов и т.д. После эпителизации травмы или послеоперационных швов на фоне прекращения воспалительной реакции пациенты замечают уплотнение, которое часто оценивают, как остаточные явления после воспаления. В ожидании естественного процесса рассасывания «инфильтрата» обращаются к врачу, когда уплотнение трансформируется в плотный, выступающий над поверхностью кожи валик или образование с экзофитным ростом значительных размеров, хрящевидной плотности синюшно-красного цвета. В части случаев наблюдается возникновение келоидных рубцов без предшествующего воспаления через 1 и 2 года после операции, травмы или прокола ушных раковин.
На гладкой коже келоидные рубцы иногда приобретают причудливые очертания, совершенно другой формы, чем предшествующая травма или очаг воспаления. Это связано с распространением келоидного процесса по линиям растяжения кожи (линиям Лангера). Иногда келоидный рубец, как бы входит в здоровую кожу удлиненными тяжами, по образному выражению одного из исследователей, «ножками краба». Большие по площади келоидные рубцы, например после ожогов, часто приводят к образованию рубцовых контрактур.
Врачам важно знать, что между заживлением раны и появлением келоидного рубца проходит определенный период «покоя», от 3-4 недель до 2-3 месяцев, когда пациент замечает рост рубцовой ткани во всех направлениях. Однако такой патологический рост рубцовой ткани может начаться и спустя какое-то время после травмы, через год и позже на месте зажившей первичным натяжением раны или послеоперационного шва. Рубец расширяется, особенно по линиям натяжения кожи, становится высоким, плотным на ощупь. В народе такие рубцы называли «диким мясом». Такое название очень метко характеризует сущность келоидов-немотивированное разрастание соединительной ткани на месте бывшей травмы. Цвет рубца при этом колеблется от ярко красного до синюшного, рост рубца часто сопровождается парестезиями, болезненными Ощущениями при пальпации, контакте с одеждой. Зуд в области рубца отмечается практически всеми пациентами. Молодые рубцы отличает очень высокая плотность за счет синтеза фибробластами влагоемких молекул (гликозаминогликанов, коллагенового белка), старые келоиды также часто имеют хрящевую плотность, которую связывают с отложением гиалинового белка и кальция. В некоторых случаях со временем келоидные рубцы могут побледнеть, уплоститься и стать мягкими при пальпации. Однако довольно часто и через 10 лет они выглядят красными, напряженными и плотными на ощупь.
Келоидные рубцы имеют излюбленную локализацию. Так лицо, шея, плечевой пояс, область грудины относят к келоидоопасным зонам, то есть зонам, наиболее частого возникновения келоидных рубцов. Это не случайно, так как вышеперечисленные области характеризуются повышенным количеством рецепторов к тестостерону и TGF-бета на клетках кожи, а келоидным рубцам часто сопутствует гиперандрогенемия и высокий уровень TGF-бета в плазме крови. Ниже поясничной области келоидные рубцы образуются редко.
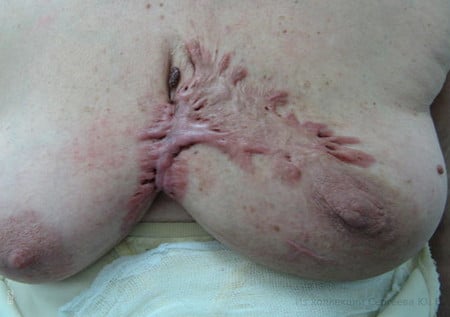
Келоидные рубцы ушных раковин возникают на месте послеоперационных швов и прокола под серьги и, как правило, появляются после затянувшегося воспалительного процесса через 3-4 недели после прокола или операции. Воспаление сопровождается серозно-гнойным отделяемым, эритемой и болевыми ощущениями. Однако есть случаи появления келоидных рубцов мочек ушных раковин через несколько лет после периода абсолютного благополучия и даже без предшествующей травмы. Последнее время встречаются множественные келоиды ушных раковин. Связано это с модой на ношение нескольких сережек в одном ухе. Мы наблюдали пациентку, у которой было на 2-х ушных раковинах 10 мелких (2-3 мм в диаметре) и 1 крупный келоид (6 мм в диаметре). Бывает, что они достигают больших размеров (со сливу), что во многом связано с отсутствием информации о возможности патологического рубцевания в местах проколов мочек ушей под серьги.
Келоид (келоидный рубец) впервые был описан Жан-Луи Алибером в 1806 году. Свое название болезнь получила от слова chele (греч. коготь краба), чем подчеркивалось боковое прорастание новой ткани в нормальную кожу.
Келоид или келоидный рубец, как правило, превышает по объему размеры первичного повреждения, имеет блестящую поверхность бледно-розового (в тон кожи), насыщенного розового или белесого цвета. Располагается, выступая над неповрежденной кожей на 5-8 мм. Локализация разнообразна, чаще это участки кожи с низкой функциональностью – мочки ушей, грудная клетка, плечи. Могут появляться келоиды и на лице, и на шее.
Риска для жизни и здоровья они не представляют, но причиняют физический и эстетический дискомфорт . У детей и пожилых людей встречаются редко. Среди населения среднего возраста чаще страдают женщины.
Причины
Основа келоидного рубца – чрезмерно растущая соединительная ткань . В ней содержится избыточное количество гигантских (атипичных) фибробластов. Они производят внеклеточное содержимое – предшественников коллагена, эластина и мукополисахариды. В келоиде фибробласты находятся в активном состоянии длительное время.
Этиология келоидов на сегодня не выяснена, но определены основные провоцирующие факторы:
- наследственная предрасположенность;
- выраженная пигментация кожи;
- беременность;
- пубертатный период;
- инфицирование раны в период заживления;
- нарушения иммунитета (например, системная красная волчанка);
- гормональный дисбаланс в организме;
- нанесение татуировок, пирсинг.
Классификация
Различают келоиды спонтанные и вторичные. Первые развиваются на неповрежденной коже, вторые – на месте повреждений.
Классификация до некоторой степени условна, т.к. микроповреждения могут оставаться незамеченными. Часто к повреждениям не относят элементы акне, укусы насекомых, хотя на самом деле нормальная структура кожи здесь также нарушается.
В развитии келоидного рубца выделяют 4 стадии:
- Эпителизация – на месте раны образуется первичная пленка эпителия, в течение недели она грубеет и уплотняется.
- Набухание – размеры рубца увеличиваются, он возвышается над поверхностью кожи, становится чувствительным или болезненным при прикосновении.
- Уплотнение – формирование собственно келоида.
- Размягчение – исчезновение болевых ощущений и побледнение.
Симптомы
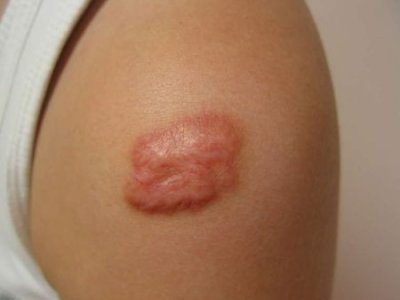
Формирование келоидов начинается через несколько месяцев (до года) после эпителизации раны. Сопровождается такими признаками:
- зудом, особенно при натирании или расчесывании;
- болью или дискомфортом при надавливании;
- изменением чувствительности пораженного участка кожи – парестезией;
- покраснением.
На месте травмированного участка кожи формируется рубец, превышающий по размерам и не совпадающий по форме с повреждением. Он плотный, не рассасывается со временем.
Диагностика
Постановка диагноза обычно не вызывает затруднений благодаря характерному виду келоидных рубцов. Специалист проведет осмотр и расспросит, как давно и после чего начались изменения.
Келоид дифференцируют с гипертрофированным рубцом, дерматофибромой, дерматофибросаркомой. При возникновении сомнений назначается биопсия.
Лечение
Единой тактики лечения на сегодняшний день нет. Врач определяет подходящие методы, исходя из состояния пациента и собственного опыта. Используются:
- Силиконовый гель (или пластины). Позволяет сдавить капилляры, уменьшить поступление воспалительных агентов, уменьшить синтез коллагена, благодаря чему рост келоида останавливается.
- Компрессия – пережатие капилляров высоким давлением, чтобы также прекратить рост келоида.
- Кортикостероиды. Гормональные препараты вкалываются либо в сам рубец, либо в ткани вокруг него. Под действием гормонов прекращается деление фибробластов, увеличивается концентрация коллагеназы – фермента, расщепляющего коллаген.
- Криодеструкция – разрушение клеток келоида и их органелл сверхнизкими температурами.
- Мазевая терапия – вспомогательный метод, основан на заживляющем, бактерицидном действии компонентов мазей.
- Радикальные методики лечения – хирургическое иссечение и лазерная деструкция.
При оперативном удалении келоида важно избавиться не только от самого рубца, но и окружающих его тканей, чтобы не допустить повторного развития келоида. Степень повторного появления келоида после операции очень высока – до 90%, потому сегодня этот метод используется все реже.
Лазерная коррекция позволяет точно рассчитать количество удаляемой ткани. Здесь рецидивов меньше – до 40%.
Профилактика
- адекватный уход за рубцами в послеоперационный период;
- защита поврежденной кожи от прямого солнца, использование косметики с высокой степенью УФ-защиты;
- процедуры пирсинга (ушей, губ, брови, носа и др.) должны проводиться только специалистом с соблюдением всех санитарных правил; недопустимо использование пирсинг-пистолета с маленькими сережками-гвоздиками - они закрывают рану с двух сторон, препятствуя уходу за ней;
- проведение татуирования – также только с соблюдением санитарных норм;
- своевременная обработка всех повреждений кожи.
Если ранее у пациента уже были келоидные рубцы, либо они возникали у кого-то из ближайших родственников, то инъекционные косметические процедуры, пирсинг и татуировки ему противопоказаны.
Прогноз
Лечение келоида тем эффективнее, чем раньше начато. Гормональная терапия, криодеструкция и компрессионные методы показывают хорошие результаты.
Застарелые рубцы плохо поддаются лечению. При несвоевременном обращении келоид может разрастаться до очень больших размеров .
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Часто так случается, что человек получает серьезные травмы и раны, испытывает боль, которая через время забудется. Но примерно через год после того, как рана зажила, скорее всего, на ее месте появится келоидный рубец.
Как бы это печально не звучало, но рубцы на коже остаются после операций и различного рода травм. Избежать их появления, к сожалению, никто не может. Они бывают настолько заметны, что некоторым людям приносят достаточно много дискомфорта и неудобств. У человека могут возникнуть психологические проблемы из-за этого. Некоторые рубцы могут быть настолько серьезные, что вызывают у пациента трудности в личной жизни и на работе.
Особенно если одеждой рубец скрыть не получается. В таком случае помогут лишь косметические процедуры и операции.
Келоидные рубцы считаются самыми неприятными из всех видов рубцов.
Они могут поразить еще и здоровый участок кожи при образовании. Внешне они имеют красный или синий оттенок. Выступают над кожей, и похожи на опухолевидное образование.
Некоторые люди, которые не разбираются в рубцах, называют келоидным рубцом все массивные рубцы. Но это утверждение неверно.
Келоидный рубец отличается от других видов рубцов именно тем, что он локализируется не только в пределах раны или пореза, а и выходит далеко за пределы поврежденного участка кожи. После полного заживления, такой рубец занимает вдвое, а то и втрое больше места, чем сама рана.
Причины появления келоидного рубца
Появляться келоидные рубцы могут в различных случаях, даже при очень незначительных царапинах или порезах. Но медицина до сих пор не установила истинную причину появления келоидных рубцов. Однако, можно предположить почему же келоиды возникают.
Келоидные рубцы бывают:
- спонтанные или первичные;
- вторичные.
Первичный рубец возникает без видимой на то причины. Поэтому он носит еще одно название – спонтанный.
Причинами, которые могут повлиять «изнутри» являются:
- гормональные нарушения;
- нарушение работы почек;
- хронические болезни;
- инфекционные заболевания;
- беременность;
- предрасположенность к себорее.
В последнем случае наблюдается возникновение келоидов в районе шеи, ушей, подбородка, декольте, спина. Некоторые результаты медицинских исследований подтверждают то, что появление келоидных рубцов зависит от генетической предрасположенности к их появлению.
 То есть, их появление напрямую зависит от того, передалось ли это по наследству. Но этот факт не доказан, и учитывать его можно лишь в случае появления на коже большого количества рубцов.
То есть, их появление напрямую зависит от того, передалось ли это по наследству. Но этот факт не доказан, и учитывать его можно лишь в случае появления на коже большого количества рубцов.
Что касается вторичных келоидных рубцов, то они появляются в результате травм, повреждений или заболеваний кожных покровов
.
Чаще они могут возникнуть у женщин после различных косметических процедур. Например после удаления родинки или бородавки. Еще один подтвержденный факт – это возникновение келоидов на коже у людей молодых. Так как молодая кожа подвержена возрастным проблемам.
И молодые люди чаще травмируются. В детском и подростковом возрасте келоидные рубцы могут появиться абсолютно на любом участке кожи.
Сам процесс заживления раны и рубцевания может длиться достаточно долго, в среднем полтора года.
Если вместе с этим в организме присутствует воспаление, гнойный процесс или иммунитет сильно ослаблен, то заживление затягивается намного дольше. Еще не было замечено, чтобы келоидный рубец возник на коже через два, или больше лет, после травмы. В основном он появляется в первые полгода. Очень редко в течение года. Что касается ожогов, то келоид появится в первые три месяца.
Главные причины появления
- порезы;
- ожоги;
- ссадины;
- операции;
- укусы животных насекомых;
- уколы;
- кожные заболевания;
- пирсинг.
Этапы развития рубцов
В медицине выделяют четыре основных стадии развития келоидных рубцов.
- Эпителизация. На этом этапе место травмы покрывается новым эпителием. Примерно через семь дней пленка эпителия увеличивается и становиться более грубой. Кожа в этом месте приобретает бледный цвет.
- Стадия набухания. Примерно через 20 дней травмированное место с рубцом набухает, становится более грубым на ощупь, возвышается над поверхностью кожи и болезненное при нажатии. Когда пройдем месяц после травмы, эта стадия завершится и рубец станет красным цветом, болезненность уменьшится.
- Следующая стадия уплотнения. Поверхность рубца станет бугристой, покроется плотными бляшками. Место поражения приобретет опухолевидное образование.
- Это последний этап рубцевания. Сам рубец становится мягким и подвижным. При пальпации совсем безболезненный, а цвет его бледнеет.
Лечение келоидных рубцов
Для того, чтобы начать лечить келоидный рубец нужно обратиться за консультацией к врачу-дерматокосметологу. Он определит какой способ лечения будет самым эффективным.
Существует несколько способов лечения келоидных рубцов: медикаментозный, хирургический или народный.
Выбирая способ лечения, стоит обратить внимание на давность и тип рубца. Если келоид древний, то скорее всего подойдет только хирургический способ лечения.
А если свежий, то можно бороться медикаментозным способом.
- Лучше начать лечение с консервативных методов. Один из них это метод компрессии. При этом на рубец производится давление, что мешает ему развиваться и расти дальше. Этот способ препятствует разрастанию ткани, питание блокируется, сосуды сжимаются и рост постепенно остановится.
- Второй способ — это пользование силиконовыми пластинами. В этом случае капилляры сдавливаются, синтез коллагена намного уменьшается и рубец, как и в предыдущем способе, перестает расти и бледнеет.
- Третий способ простой, но длительный. Скорее всего, такой метод будет дополнительным к основным способам. Применяются специальные мази, который действуют на рубец, как и на другие виды шрамов. Но в большинстве случаев, мазевая терапия не поможет, потому как является малоэффективной. Зато он улучшит кровообращение, снимет воспаление. Так же мази и кремы применяют в качестве антибактериальной терапии.
- Четвертый способ – это введение внутрь келоида специальных средств. В данном случае синтез коллагена снижается.
- Еще один метод лечения келоидов это разрушение цитоплазмы и органелл клеток специальным средством креогеном , то есть намеренное разрушение тканей келоидного рубца. В этом случае келоид удалиться полностью. Это один из самых эффективных методов, так как рецидивы после такой процедуры случаются очень редко.
- Существуют так же косметические процедуры, в которые входит коррекция, шлифовка, пиллинг или дермабразия. Все эти методы улучшат внешний вид рубцов, сделают их менее заметными.
В некоторых случаях не обойтись без более агрессивных методик лечения данного заболевания. Келоидные рубцы удаляют с помощью лазера или иссекают хирургическим способом. Используя последний вариант, помимо рубца удаляется и участок кожи, на котором келоид располагается.
Этот способ нельзя назвать эффективным, поскольку вероятность появления, на месте проведения операции, нового келоида, очень высока. Рецидивы достигают 80% всех случаев. Такую операцию можно проводить лишь тогда, когда остальные методы бессильны.
Когда используют лазер, то ним иссекают сам рубец, минимально травмируя кожу вокруг келоида. Лечение станет более эффективным, если одновременно с этим использовать кортикостероидную терапию.
Рецидивы в этом случае случаются значительно реже, примерно в 40%, что делает лазерное удаление намного лучше, чем хирургический способ иссечения.
Так же существуют и народные способы лечения келоидных рубцов домашних условиях. Но такой метод может усугубить ситуацию в разы.
Что запрещается делать при появлении келоидного рубца?
1. Не занимайтесь самолечением, без консультации с врачом.
2. Прижигать чистотелом, травами или другими средствами.
3. Нельзя давить, массажировать и выдавливать рубец.
4. Стараться скрыть рубец от солнца и других источников высокой температуры воздуха.
Профилактика
Всегда нужно помнить о том, что любая травма кожи может привести к появлению такого неприятного заболевания, как келоидный рубец.
Следует обратить особое внимание на то, что рубец изменил размер, цвет или стал болезненным. Обязательно нужно следовать всем указаниям врача, после проведения любой операции, чтобы избежать появление келоида. Нельзя мочить рану и снимать корочку.
Если рана гноиться, то стоит обязательно обратиться за консультацией к врачу. Так как велик риск возникновения келоида. Если носить бандаж после операции, то маловероятно, что у человека на послеоперационном месте появится именно такой рубец.
Доказано наукой, что 11% всех полученных рубцов со временем становятся келоидными.
Возможно, шрамы украшают мужчин. А женщин и детей? Независимо от отношения к эстетической проблеме шрамов, впервые столкнувшись с келоидными рубцами, большинство людей испытывает страх. Попробуем разобраться, почему они возникают и как от них избавиться без вреда для здоровья и привлекательности.
Видео: лазерная DOT-терапия рубцов и шрамов
Немного о теории возникновения рубцовых тканей
Заживление ран после травматического повреждения кожных покровов – сложный биологический процесс. Как правило, он длится на протяжении года и завершается появлением сформированного рубца.
Стоит отметить, что физиологическое рубцевание включает в себя три основных стадии:
- фибробластическая;
- волокнистая;
- гиалиновая.
Продолжительность фибробластической стадии в среднем составляет 30 дней. В это время в поврежденной коже обильно появляются юные фибробласты, увеличивается количество сосудистых образований.
На 33 день после травмы начинается волокнистая стадия. Характерной особенностью этого периода является возникновение зрелых фибробластов и накопление в рубцах волокнистых коллагеновых конструкций.
К 42 дню формируется гиалиновая стадия, во время которой в поврежденных тканях происходит уменьшение количества клеток и сосудов.
Конечным продуктом процесса восстановления повреждений на коже выступает рубец. Он представляет собой соединительную ткань, которая замещает дефекты кожных покровов.
Обратите внимание!
Даже своевременное обращение к специалисту не избавит вашу кожу от шрамов, но позволит оперативно принять меры в случае возникновения осложнений.
Рубцы бывают:
- нормотрофическими (находятся на уровне со здоровой кожей),
- атрофическими (ниже окружающих кожных покровов),
- гипертрофическими (выше окружающих кожных покровов)
- келоидными (бугристые плотные образования, которые резко возвышаются над окружающими тканями).
Основные особенности келоидной болезни
Келоидный рубец – специфическая разновидность рубцов, характерной особенностью которого является его внедрение в окружающие нормальные ткани. Чаще всего он возникает после травм, ожогов и хирургических операций. Вместо бледного нормального рубца появляется грубая патологическая рубцовая ткань – синюшный келоид, который в народе часто называют коллоидным рубцом.
Кстати, размеры повреждений для так называемой келоидной болезни значения не имеют. Келоид может образоваться как после укусов насекомых, так и в результате распространенного в молодежной среде пирсинга. Стоит отметить, что в редких случаях келоидные рубцы возникают без видимых на то причин.
Келоидная болезнь одинаково распространена среди мужчин и женщин. Основная возрастная категория страдающих келоидными рубцами – от 10 до 30 лет. Пациенты в возрасте до 10 и после 60 лет – очень редкое явление.
Келоидные рубцы могут быть различной формы: звездчатой, веерной, в виде линейных тяжей.
Вживую и на фото келоидные или коллоидные рубцы выглядят неэстетично, порой даже ужасно.
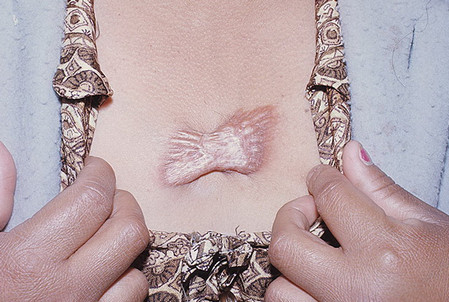
Келоидный рубец на груди женщины
Они имеют четкие границы, которые выступают над уровнем кожи. В отличие от обычных шрамов, келоидная рубцовая ткань постепенно увеличивается в размерах. Эти кожные новообразования со временем не исчезают.
Характерные места локализации истинных келоидов:
- область декольте;
- плечи;
- задняя поверхность шеи.
Ложные келоиды могут развиваться в любом месте после травматического повреждения кожных покровов.
Довольно часто появляются коллоидные рубцы на ушах (в связи с их прокалыванием) и на теле после удаления родинки.
При обнаружении келоидного новообразования на коже его запрещено выдавливать и прижигать, особенно растворами на основе лекарственного растения Чистотел. Рекомендуется так же отказаться от массажа и использования косметических средств. Для профилактики неконтролируемого роста рубцовой ткани стоит забыть о посещении сауны, солярия, пляжа и приеме горячих ванн.
Причины и стадии процесса образования келоидных рубцов
Несмотря на высокий уровень развития современной медицины, причины возникновения келоидов на коже точно не известны. Механизм их формирования связан с нарушением развития соединительной ткани в процессе заживления ран. Установлено, что синтез коллагена в келоидном рубце происходит в двадцать раз быстрее, чем в нормальной коже.
Основными провоцирующими факторами келоидной болезни принято считать:
- генетическую предрасположенность;
- воспалительные процессы при заживлении;
- проблемы иммунного и гормонального характера;
- нарушения иннервации;
- возрастные изменения в организме.
Процесс возникновение опухолевидных образований на коже происходит в 4 стадии
Эпителизация
На травмированном участке кожного покрова образуется тонкая пленка плоского эпителия. Через неделю она начинает уплотняться и слегка грубеет, цвет рубца бледнеет. Максимальная продолжительность стадии – 3,5 недели.
Набухание
Рубец увеличивается в размере, появляется болезненность при пальпации. Усиление покраснения кожи, которое начинается через 3-4 недели, сопровождается постепенным уменьшением болезненных ощущений.
Уплотнение
Рубец покрывается плотными бляшками, которые постепенно становятся бугристыми.
Размягчение
Новообразование становится мягким и подвижным.
Обратите внимание!
Сама по себе келоидная рубцовая ткань не опасна для жизни и здоровья человека, но ее появление доставляет существенный психологический дискомфорт.
Традиционные методики лечения келоидных рубцов
Эффективность лечения келоидных рубцовых новообразований зависит от их возраста. По этому критерию келоиды подразделяются на два вида: молодые и застарелые.

Если келоиды присутствуют на коже пациента менее 5 лет, они считаются молодыми. Такие кожные новообразования яркие, их поверхность гладкая и блестящая. Они продолжают активно расти.
Рубцы возрастом от 5 до 10 лет являются старыми. Они бледнее молодых по цвету, их поверхность – неровная и морщинистая.
Это важно!
При появлении подозрительных опухолеобразных образований на коже необходимо обратиться к врачу. Лечение келоидных и гипертрофических рубцов нужно начинать как можно раньше.
В данный момент не существует универсальной методики организации лечебного процесса, которая бы позволила в кратчайшие сроки и навсегда решить эту сложную проблему. Каждый случай келоидной болезни требует индивидуального подхода.
Лечебный арсенал противокелоидной терапии включает в себя различные методы.
- Лазерная шлифовка
Позволяет минимизировать повреждение кожных покровов, которые окружают рубцовую ткань. К сожалению, лазер не способен полностью ликвидировать келоиды, но несколько сеансов такой терапии способны сделать их практически незаметными.
Видео о лазерной шлифовке келоидного рубца
- Давление
Использование специальной тугой повязки предотвращает разрастание келоидных тканей. Результат достигается только при ее круглосуточном ношении на протяжении года.
- Применение стероидов
Курс инъекционных процедур позволяет выравнивать поверхность келоидов, уменьшает их размеры. В редких случаях через несколько месяцев после стероидных инъекций рост новообразований на коже возобновляется.
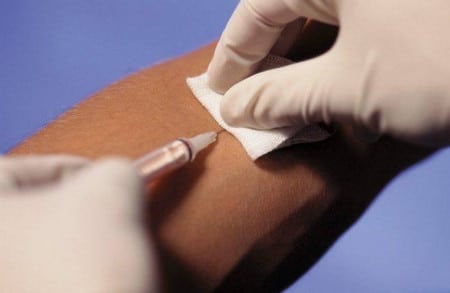
- Криотерапия
Данный метод эффективен для лечения молодых келоидов и гипертрофических изменений тканей кожи.
Обратите внимание!
В области воздействия впоследствии часто наблюдаются потемнения кожных покровов.
- Использование силиконовых пластырей и гелей
- Радикальные хирургические операции
Стоит отметить, что иссечение келоидного рубца в большинстве случаев приводит к его рецидиву. При этом новый келоид может в 3-4 раза превышать размеры первоначального.
Поэтому если ваш лечащий врач предлагает удаление коллоидных рубцов хирургическим методом, прежде чем соглашаться проконсультируйтесь у других специалистов.
- Кремы
Используются в комплексе с другими методами. Втирание только «Контрактубекса» – абсолютно бесполезно. Борьба с келоидами, которые расположены на открытых участках кожи, предполагает также постоянное применение солнцезащитных средств с уровнем защиты не ниже SPF 30.
На вопрос, как убрать коллоидные рубцы, может ответить только опытный специалист. Даже если процесс выздоровления затянется на долгие месяцы, не опускайте руки. Ведь результат лечения зависит и от вашего настроя.
Лечение коллоидных рубцов народными средствами
Существует мнение, что лечение коллоидных рубцов при помощи рецептов на основе природных компонентов носит максимально щадящий характер. Применение масел и лекарственных трав позволяет восстанавливать целостность кожных покровов, уменьшает болезненные ощущения.

Лучшими средствами в борьбе с рубцами считаются лекарственные растения:
- мокрица, зверобой, мята
- ромашка, крапива, тысячелистник,
- японская сафора, герань и фенхель.
Лечебные компрессы
- С мокрицей
Для размягчения рубцовых тканей можно приготовить простой компресс с маслом мокрицы.
Вам понадобится стеклянная банка, листья мокрицы, оливковое или подсолнечное масло.
Зеленые листья мокрицы необходимо тщательно утрамбовать в стеклянную емкость, залить маслом и поставить в прохладное место. Через две недели полученный масляный экстракт процедить и слить в темный пузырек. Он может храниться в холодильнике в течение 6 месяцев. Средство наносится на хлопчатобумажную ткань и на 20 минут прикладывается к рубцу.
- Со зверобоем
Избавиться от боли поможет масло из зверобоя. Для его приготовления можно воспользоваться предыдущим рецептом. Этот масляный экстракт рекомендуется наносить на келоиды два раза в день или по мере необходимости.
- С маслами
Часто келоиды лечат при помощи облепихового и оливкового масла. Улучшить микроциркуляцию кожных покровов можно касторовым маслом, смесью подсолнечного масла с пчелиным воском.






